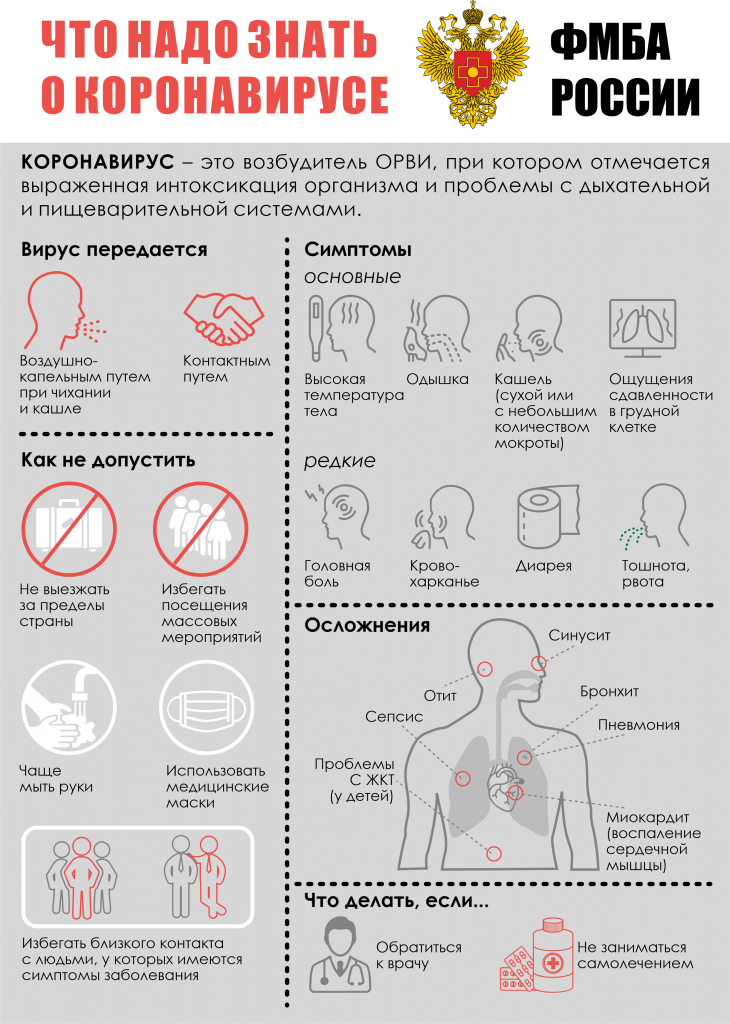
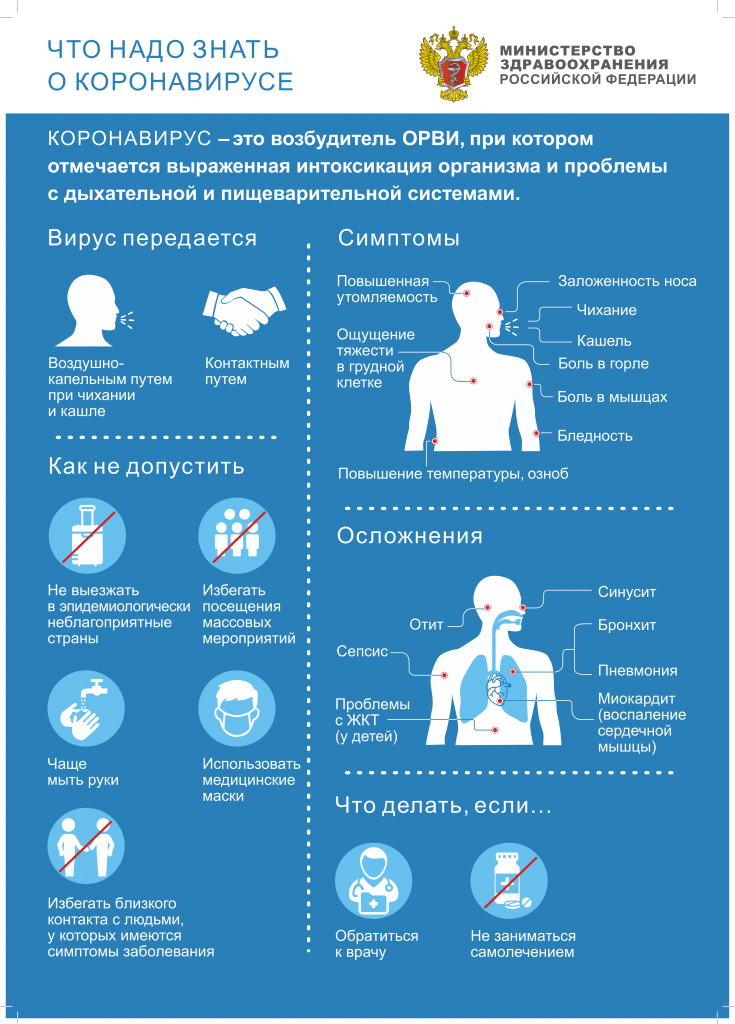
Согласно Приказу Министерства здравоохранения Российской Федерации от 23.12.2020 №1363н для госпитализации в стационар Клинической больницы №85 ФМБА России пациенту необходимо предоставить документы:
Направление на госпитализацию, которое содержит следующие сведения:
- фамилия, имя, отчество (при наличии) пациента – полностью (инициалы не допускаются),
- дату его рождения,
- адрес регистрации по месту жительства (пребывания);
- номер страхового полиса обязательного медицинского страхования и наименование страховой медицинской организации (при наличии);
- страховое свидетельство обязательного пенсионного страхования (при наличии);
- код основного диагноза в соответствии с МКБ-10;
- клинический диагноз основного заболевания– полный, сокращения не допускаются;
- профиль показанной пациенту специализированной медицинской помощи и условия ее оказания — стационарно;
- наименование медицинской организации, в которую направляется пациент для оказания специализированной медицинской помощи;
- показания для госпитализации;
- фамилия, имя, отчество (при наличии) и должность лечащего врача, контактный телефон (при наличии), электронный адрес (при наличии).
При формировании направления на госпитализацию в форме документа на бумажном носителе оно должно быть написано разборчиво или сформировано в печатном виде, заверено личной подписью лечащего врача, личной подписью руководителя направляющей медицинской организации (уполномоченного лица), печатью направляющей медицинской организации.
При формировании направления на госпитализацию в форме электронного документа оно подписывается усиленными квалифицированными электронными подписями лечащего врача, руководителя направляющей медицинской организации (уполномоченного лица);
Выписка из медицинской документации, заверенная личной подписью лечащего врача, личной подписью руководителя (уполномоченного лица) направляющей медицинской организации, содержащая клинический диагноз заболевания (состояния) – указывается полностью, без сокращений, код диагноза по МКБ-10, сведения о состоянии здоровья пациента, результаты лабораторных, инструментальных и других видов исследований, подтверждающих установленный диагноз и необходимость оказания стационарной помощи;
Согласие на обработку персональных данных пациента, с подписью пациента;
Копия документов пациента:
- документ, удостоверяющий личность (паспорт – 1 страница+прописка),
- полис обязательного медицинского страхования (обе стороны полиса),
- страховое свидетельство обязательного пенсионного страхования (СНИЛС).
Вышеуказанные документы предоставляются в отделение госпитализации не позднее 5 дней до назначенной даты госпитализации — если дата была назначена врачом заранее, или сразу после получения направления – если дата госпитализации не согласована:
- Лично: по адресу Москва, ул. Москворечье, д.16, в регистратуру, в кабинет №100, режим работы окна пон-пт с 08.00 до 18.00
- По электронной почте: og@kb85.ru
При отсутствии необходимых документов, неправильного их заполнения, неполного предгоспитального обследования, врачебная комиссия КБ№85 вправе временно отложить плановую госпитализацию пациента до получения всей необходимой информации.
Список необходимого предгоспитального обследования перед плановой госпитализацией
Для госпитализации на плановое лечение в терапевтическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1 мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
При необходимости заключение специалистов (окулист, психиатр, эндокринолог, невролог, терапевт).
Для госпитализации на плановое лечение в хирургическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес.
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
- Кровь на группу крови и Ph фактор
- Коагулограмма + Д-димер колич. – 14 дней
- ЭхоКГ старше 65 лет -1 мес
- УЗДС вен нижних конечностей.- 1 мес
- ЭГДС – 1 мес
- Заключение терапевта, и др специалистов при наличии сопутствующей патологии ( кардиолога, невролога, сосудистого хирурга и др) об отсутствии противопоказаний к операции – 1 мес
- Консультация онколога об отсутствии противопоказаний ( при наличии онкозаболевания ) — 1 мес
- Консультация ЛОР-врача, стоматолога – 1 мес.
При себе иметь:
- Копия паспортной части и прописки
- Страховой полис (копия)
- Направление на госпитализацию установленного образца
Для госпитализации на плановое лечение в гинекологическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес.
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
- Мазок на флору – 14 дней
- Цитология с шейки матки – 3 мес
- Исследование функции внешнего дыхания (спирометрия) – 1 мес
- Анализ крови на онкомаркеры – СА 125, СА 19-9, НЕ 4 – 3 мес
- УЗИ малого таза – 1 мес
- Консультация уролога ( при опущении и выпадении влагалища, недержании мочи) – 1 мес
- Бак посев мочи ( при опущении и выпадении влагалища, недержании мочи) – 1 мес
- Колоноскопия ( при наличии опухоли ( кисты) яичника и распространённом эндометриозе ). – 1 мес
- МРТ малого таза при наличии опухоли ( кисты яичника) – 3 мес.
При себе иметь:
- Копия паспортной части и прописки
- Страховой полис (копия)
- Направление на госпитализацию установленного образца
Для госпитализации на плановое лечение в травматологическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCv антигены
- Кровь на группу крови и Rh фактор (на бланке с печатью лечебного учреждения)
- Клинический анализ крови
- Общий анализ мочи
- Биохимический анализ крови
- Коагуллограмма
- ЭКГ
- Флюорография или рентгенография грудной клетки
- Дуплексное сканирование вен нижних конечностей
- Заключение терапевта
- Заключение стоматолога о санации полости рта
- Осмотр гинеколога (для женщин)
- Мазок на COVID-19 из рото- и носоглотки (ПЦР-реакция) (согласно приказу Минздрава №513н от 29 мая 2020 года (срок действия анализа 7 дней)
При себе необходимо иметь 2 длинных эластичных бинта на нижние конечности, R-снимки костно-суставной системы и результаты исследований, находящихся в Вашем распоряжении.
При себе иметь:
- Копия паспортной части и прописки
- Страховой полис (копия)
- Направление на госпитализацию установленного образца
Для госпитализации необходимо иметь следующие документы:
(если планируются операции на обоих глазах – нужно сделать копии всех анализов )
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1 мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
При госпитализации необходимо иметь следующие вещи:
- Пижама, домашний костюм или халат (не шерстяные!)
- Сменная обувь (чистые тапочки)
- Средства личной гигиены
Для госпитализации на плановое лечение в отделение реабилитации необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес.
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
- При необходимости заключение специалистов (окулист, психиатр, эндокринолог, невролог, терапевт).
- Если имеется любое онкологическое заболевание-необходимо заключение онколога о показаниях/противопоказаниях к физио-процедурам и реабилитации
- Женщинам: консультация гинеколога об отсутствии противопоказаний к физиотерапевтическому лечению
- Мужчинам: консультация уролога об отсутствии противопоказаний к физиотерапевтическому лечению(если зона воздействия-поясничный отдел)
- Справка-разрешение от дерматолога для посещения бассейна/водных процедур.
Для госпитализации на плановое лечение в неврологическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес.
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
- При направлении с диагнозом — Дорсопатия и Заболевания периферической нервной системы:Женщинам:- консультация гинеколога об отсутствии противопоказаний к ФТ-лечению Мужчинам:- Консультация уролога об отсутствии противопоказаний к ФТ-лечению (если зона воздействия – поясничный отдел- Рентгенография (КТ, МРТ) заинтересованной области. По показаниям консультация нейрохирурга- Если имеется любое онкологическое заболевание – необходимо заключение онколога
- При направлении с диагнозом Церебро — васкулярные заболевания:- Консультация терапевта, окулиста- При наличии у пациента сахарного диабета, узлового зоба- консультация эндокринолога- УЗДГ артерий экстракраниального отдела (ТС МАГ)- Если имеется любое онкологическое заболевание – необходимо заключение онколога
Направление на госпитализацию от невролога
При необходимости заключение специалистов (окулист, психиатр, эндокринолог, невролог, терапевт).
Для госпитализации на плановое лечение в соматопсихиатрическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1 мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
При необходимости заключение специалистов (окулист, психиатр, эндокринолог, невролог, терапевт).
Для госпитализации на плановое лечение в психосоматическое отделение необходимо:
- Кровь на RW, ВИЧ, HBs и HCV– 3 мес
- Кровь на антитела к кори + коревой анамнез
- Клинический анализ крови – 1 мес
- Клинический анализ мочи – 1 мес
- Биохимический анализ крови (АЛТ, АСТ, билирубин общ/прям, глюкоза, креатинин, общий белок) – 1 мес
- ЭКГ – 1 мес
- ФЛГ – в течение календарного года
- Заключение терапевта об отсутствии противопоказаний для стационарного лечения
При необходимости заключение специалистов (окулист, психиатр, эндокринолог, невролог, терапевт).
Основные требования подготовки пациента к процедуре сдачи крови
Кровь для исследований берётся строго натощак, то есть когда между последним приёмом пищи и взятием крови проходит от 8 до 12 ч. Соки, чай, кофе, особенно с сахаром, йогурт, кефир, молоко употреблять нельзя. Можно пить воду.
Минимум, за 1 день до обследования исключается из рациона жареное и алкоголь, за 1 час до взятия крови воздержитесь от курения. Непосредственно перед забором крови нужно исключить физические нагрузки (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует успокоиться и посидеть в расслабленном состоянии 10 — 15 минут.
Кровь не следует сдавать сразу после физиотерапевтических процедур, массажа, ультразвукового или рентгенологического исследований.
Перед сдачей крови на общий анализ, последний приём пищи должен быть не ранее, чем за 3 часа до забора крови.
При определении уровня холестерина и липопротеидов кровь берут после 12 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови.
При определении уровня мочевой кислоты, за 1-2 дня необходимо соблюдать диету: отказаться от употребления в пищу продуктов богатых пуринами — печени, почек, максимально ограничить в рационе мясные и рыбные блюда. Противопоказаны интенсивные физические нагрузки.
Сдача крови на исследование уровня гормонов проводится натощак утром, (допускается через 4-5 час. после последнего приёма пищи в дневные и вечерние часы).
Женщины репродуктивного возраста сдают кровь на гормональные исследования строго по дням менструального цикла или по рекомендациям лечащего врача, поэтому при заборе крови следует указать фазу цикла. Гормоны репродуктивной системы (ЛГ, ФСГ, эстрадиол, прогестерон, пролактин, 17-ОН-прогестерон, ДГАЭ-сульфат, тестостерон): 5 -7 или 21-23 день цикла.
На гормоны щитовидной железы кровь сдаётся независимо от дня цикла.
Перед сдачей крови на кортизол запрещаются любые физические нагрузки, необходимо успокоиться и расслабиться.
Требования к сдаче крови для исследований на наличие инфекций.
Кровь сдаётся натощак (в утренние часы или через 4-5ч после последнего приёма пищи в дневное и вечернее время, накануне сдачи крови необходимо исключить продукты содержащие в большом количестве жиры). Результат исследований на наличие инфекций зависит от давности инфицирования и состояния иммунной системы, поэтому отрицательный результат полностью не исключает инфекции. В сомнительных случаях целесообразно провести повторный анализ спустя 3-5 дней.
Исследование крови на наличие антител классов IgA, IgM, IgG к возбудителям инфекций следует проводить не ранее 2-х недель с момента заболевания, так как выработка антител иммунной системой и появление их в диагностически значимых титрах начинается в этот период. В более ранний период можно получить ложно-отрицательный результат.
Перед сдачей крови на коагулогические исследования необходимо сообщить врачу о приёме лекарств, влияющих на свёртывающую систему крови.
Требования к сбору мочи и другого биоматериала для исследований
Сбор мочи пациент проводит самостоятельно (исключение составляют тяжело больные и дети ).
Для получения достоверных результатов анализа следует строго соблюдать правила данной инструкции.
Моча здорового человека стерильна, однако при прохождении через мочеиспускательный канал она может загрязняться микрофлорой. Поэтому очень важно проводить правильный забор мочи.
Перед сбором мочи проводится предварительный туалет наружных половых органов:
- У женщин — стерильным тампоном из марли с тёплой мыльной водой промываются наружные половые органы движением спереди вниз и назад; затем тщательно промываются тёплой водой и высушиваются чистой салфеткой.
- У мужчин — проводится туалет крайней плоти и головки полового члена тёплой водой с мылом, затем высушивается чистой салфеткой.
Для общеклинического анализа мочи следует использовать утреннюю мочу, которая в течение ночи собирается в мочевом пузыре, что позволяет считать исследуемые параметры объективными. Сбор проводят в специальный контейнер, плотно закрывают крышкой и доставляют в лабораторию. Нельзя брать мочу из судна, горшка.
Собранную мочу доставляют в лабораторию сразу. Допускается хранение мочи в холодильнике (при 2-4°С), но не более 2 часов.
Сбор суточной мочи.
Данная процедура необходима для определения некоторых биохимических и гормональных показателей.
Пациент собирает мочу в течение 24 ч при обычном питьевом режиме (около 1,5 л в сутки). Утром в 6-8 ч он освобождает мочевой пузырь, эту порцию мочи он выливает. Затем, в течение суток, собирает всю мочу в чистый сосуд из стекла с широким горлом и крышкой, ёмкостью не менее 2 л. Последняя порция берётся точно в то же время, когда накануне был начат сбор (время начала и конца сбора отмечают).
Ёмкость с мочой необходимо хранить в холодильнике. По окончании сбора мочи измеряют её объем, мочу тщательно взбалтывают и отливают 50-100 мл в чистую посуду или в специальный контейнер, в котором она будет доставляться в лабораторию. Обязательно указывают объем суточной мочи.
Сбор мочи для исследования по Нечипоренко.
Сразу после сна собирают среднюю порцию утренней мочи при свободном мочеиспускании. Сбор мочи проводят по методу «трехстаканной» пробы: сначала пациент мочится в унитаз, продолжает — в посуду для сбора мочи и заканчивает — снова в унитаз. Преобладающей по объёму должна быть вторая порция. Нельзя собирать мочу во время менструации. Если была произведена цистоскопия, то анализ мочи можно проводить не ранее, чем через 5-7 дней.
Сбор суточной мочи для анализа по Зимницкому.
Необходимо подготовить 8 контейнеров для сбора.
Моча собирается сутки: в 6 утра опорожнить мочевой пузырь в унитаз. Затем каждые 3 часа собирать всю разовую порцию мочи в отдельную ёмкость и записывать на ней время сбора, и так до 6 утра следующего дня включительно.
Хранить в холодильнике.
Проба Реберга.
Утром помочиться в туалет. После этого выпить 2 стакана воды. Время считать с момента выпитой воды. Через 1 час от выпитой воды сдать кровь из вены. На протяжении 2-х часов собирать всю мочу в литровую ёмкость.
В направлении указывать рост и вес пациента.
Кал на общий анализ.
В специальный контейнер, помещают кал объёмом около 1 столовой ложки и доставляют в лабораторию в течение 5 часов. Стул должен быть получен без применения клизм, слабительных средств, также препараты висмута, железа, каолин, ректальные свечи, ферментные препараты.
Не производится исследование кала у женщин во время менструации.
Исследование кала на яйца гельминтов, для обнаружения простейших, возбудителей кишечной группы, ротавирусов.
Кал собирают в стерильный контейнер и доставляют в течение 3 часов после сбора.
Исследование кала на скрытую кровь.
За три дня до сдачи этого анализа из рациона необходимо исключить мясо, печень, кровяную колбасу и все продукты и лекарства, содержащие железо и медь (яблоки, болгарский перец, шпинат, белую фасоль, зелёный лук, огурцы и т.д.).
Стул должен быть получен без применения клизм и слабительных. Сбор кала, объёмом около 1 чайной ложки, осуществляется в специальный контейнер. Материал доставляют в лабораторию в течение 5 часов.
Исследование на энтеробиоз (для выявления тениид и остриц).
Для данного исследования биоматериал берётся с перианальных складок (вокруг анального отверстия) самим пациентом. Процедура проводится утром сразу после подъёма с постели, до проведения гигиенических процедур, мочеиспускания и дефекации.
Сбор мокроты.
После приёма пищи свежевыделенную мокроту, полученную путем откашливания, собирают в сухую, чистую склянку. Перед тем как выделить мокроту больной должен вычистить зубы и прополоскать рот и глотку водой. Материал доставляют в лабораторию в течение часа (при хранении в холодильнике).
Спермограмма.
Сперма сдаётся после не менее 48-часового полового воздержания и не более 7 дневного, материал собирается путём мастурбации в специальный стерильный одноразовый контейнер. Во время воздержания нельзя принимать алкоголь, острую пищу, лекарственные препараты. Нельзя посещать баню или сауну, подвергаться воздействию УВЧ. Сбор проводится непосредственно в лаборатории. При повторном исследовании желательно устанавливать одинаковые периоды воздержания для снижения колебаний полученного результата.
- Общий анализ крови и определение: ретикулоцитов, базофильной зернистости, телец Гейнца, малярийного плазмодия
- Анализ мочи: общий, по Нечипоренко, по Зимницкому, на БК (туберкулез), белок Бенс-Джонсона
- Анализ мокроты: общий, на БК (туберкулез), на атипические клетки, бактериоскопия (окраска по Граму)
- Анализ кала: копрология, на скрытую кровь, на яйца глист и простейшие
- Анализ выделений из половых органов
- Женщины: степень чистоты (мазок на флору), «гормональное зеркало», микозы, гонококки, трихомонады, цитология
- Мужчины: мазок из уретры на флору, секрет простаты, микозы, гонококки, трихомонады, цитология, спермограмма
- Выпотные жидкости: физико-химические свойства, морфологический состав
- Определение функционального состояния печени, поджелудочной железы
- общий белок
- белковые фракции: альбумин, глобулины: α1, α2, β и γ
- алланиновая трансаминаза (АЛТ)
- аспарагиновая трансаминаза (ACT)
- щелочная фосфатаза (ЩФ)
- гамма-глутамилтрансфераза (гамма-ГТП)
- α-амилаза крови и мочи
- панкреатическая амилаза крови и мочи
- липаза
- билирубин общий, прямой
- Определение функционального состояния почек
- мочевина
- креатинин
- калий
- натрий
- проба Реберга
- осмолярность плазмы
- мочевая кислота
- микроальбумин мочи
- Минеральный обмен
- кальций общий крови и мочи
- кальций ионизированный
- фосфор крови и мочи
- хлориды крови и мочи
- магний
- железо и ОЖСС (общая железосвязывающая способность)
- ферритин
- трансферрин
- натрий
- калий
- Кислотно-щелочное равновесие
- Рh крови
- РСО2 (степень насыщения крови углекислым газом)
- рО2 (степень насыщения крови кислородом)
- расчётные величины по основным показателям (КЩС)
- Определение функционального состояния сердца
- лактатдегидрогеназа (ЛДГ)
- изофермент (ЛДГ1)
- креатинфосфокиназа (КФК)
- креатинфосфокиназа МВ-фракция
- тропонин (количественно, качественно)
- Состояние липидного обмена
- холестерин
- триглицериды
- α-липопротеиды (ЛПВП)
- β-липопротеиды (ЛПНП)
- индекс атерогенности
- Состояние углеводного обмена
- уровень глюкозы в крови
- глюкозотолерантный тест
- гликированный гемоглобин
- лактат
- Определение функционального состояния щитовидной железы
- тиреотропин(ТТГ)
- трийодтиронин общий (Т-3 общ)
- трийодтиронин свободный (Т-3 св)
- тироксин обший (Т-4 общ)
- тироксин свободный (Т-4 св)
- антитела к тиреоглобулину (а-ТГ)
- антитела к тиреопероксидазе (а-ТПО)
- Определение функционального состояния репродуктивной системы
- дегидроэпиандостерон-сульфат (ДГЭА — С)
- 17 — альфа — гидроксипрогестерон (17 -ОН)
- прогестерон
- эстрадиол
- пролактин
- тестостерон
- фолликулостимулирующий гормон ( ФСГ )
- лютеинизирующий гормон ( ЛГ )
- Оценка гипофизарно-надпочечниковой системы
- кортизол
- Оценка соматотропной функции гипофиза
- соматотропный гормон
- Определение и ведение беременности
- бетта-ХГ (хорионический гонадотропин) — качественно, количественно
- Оценка функции поджелудочной железы (гормоны)
- Инсулин
- С-пептид
Определение:
- Д-димер
- продукт деградации фибрина (ПДФ)
- времени свертывания
- времени кровотечения
- протромбинового времени (ПТИ)
- тромбинового времени (ТВ)
- фибриногена
- растворимые фибрин-мономерные комплексы (РФМК)
- антитромбин-III (АТ-III)
- активированного частичного тромбинового времени (АЧТВ)
- времени лизиса эуглобулиновой фракции (фибринолитическая активность) (ФЛА)
- агрегации тромбоцитов (стимуляция)
- Диагностика гепатитов и сифилиса
- Экспресс метод (HBs-антиген)
- Гепатит В (HBs-антиген, подтверждающий тест на HBs-антиген)
- Маркеры гепатита В (антитела к HBs-антигену; НВе-антиген; антитела к НВе-антигену; антитела к НВсог-антигену; антитела к Нвсoг-антигену Ig M), метод ИФА
- Экспресс метод (антитела к HCV)
- Гепатит С (антитела к HCV-антигену; подтверждающий тест на антитела к НСV, идентификация спектра антител класса Ig G к вирусу гепатита : «cor», «NS3″, » NS4″, «NS5» класса Ig M вирусу гепатита, антитела к HCV
- Сифилис (RPR тест (микрометод); РПГА тест (реакция пассивной гемагглютинации); ИФА (иммуноферментный анализ) суммарный (Ig M, Ig G)
- Изосерологические исследования
- Определение группы крови
- Резус-принадлежности
- Резус-антител
- Антиэритроцитарные антитела
- Келл-фактор
- Постановка реакции Кумбса прямой
- Реакции Кумбса непрямой
- Исследования на гельминты
Метод ИФА (иммуноферментный анализ)
Исследование суммарных антител IgM, IgG к антигенам:
- Описторхисов
- Трихинелл
- Токсокар
- Эхинококков
- Аскарид
- Исследования на простейшие
Метод ИФА (Ig M, Ig G-суммарный)
- Исследование суммарных антител к антигенам лямблий.
- Аллергологические исследования
- Определение общего Ig Е
- Исследования факторов гуморального иммунитета
- Определение уровня иммуноглобулинов (Ig A, Ig M, Ig G)
- Исследование на опухолевые маркеры методом ИФА
- Простатический специфический антиген (ПСА общий, свободный)
- СА-125 (яичники )
- СА-15-3 (молочная железа)
- СА-19-9 (поджелудочная железа)
- АФП — альфа — фетопротеин (печень, беременность)
- РЭА ( раково — эмбриональный антиген)
- СА-72-4 (желудок, толстый кишечник)
- Диагностика ревматических заболеваний
- Определение ревмофактора (РФ) — количественно
- С-реактивного белка (СРБ) — количественно
- Антистрептолизина- О (АСЛО, ASLO) – количественно
- Исследования на оппортунистические инфекции (метод ИФА)
Определение иммуноглобулина (M,A,G):
- Цитомегаловирус CMV ( Ig M ; Ig G);
- Герпес HSV ( Ig M ; Ig G);
- Вирус Эпштейн-Барр EBV ( Ig M); VCA ( Ig G); EA (Ig G); NA ( Ig G);
- Вирус Васцирелла-Зостер VZV ( Ig M ; ge-Ig G; Ig G);
- Токсоплазма gondii ( Ig A ; Ig G);
- Хламидии trachomatis ( Ig A ; Ig G);
- Хламидии pneumon ( Ig A ; Ig G);
- Микоплазма pneumon ( Ig A ; Ig G);
- Микоплазма hominis ( Ig A ; Ig G);
- Уреоплазма urealyticum ( Ig A ; Ig G);
- Трихоманады hominis ( Ig A ; Ig G);
- Кандида albicans ( Ig A ; Ig G);
- Гарднерелла vaginalis ( Ig A ; Ig G);
- Гонорея neisseria ( Ig G).
- Пунктататов, полученного из опухоли, предопухолевых образований, в том числе кожи и молочной железы, образований мягких тканей, забрюшинного пространства
- Биоптатов лимфоузлов
- Тканей полости рта, языка, губы, слюнной железы, кисты (абсцесса) полости рта или содержимого зубодесневого кармана
- Отделяемого и отпечатков верхних дыхательных путей, мазков с поверхности слизистой оболочки верхних дыхательных путей, тканей верхних и нижних дыхательных путей, смывов с верхних дыхательных путей, плевральной жидкости, мокроты
- Тканей пищевода, желудка, двенадцатиперстной кишки, тонкой кишки, толстой кишки, сигмовидной кишки, прямой кишки, панкреатического сока, перитонеальной и лаважной жидкостей
- Соскобов с шейки матки и цервикального канала, аспирата из полости матки, препаратов тканей влагалища, матки, яичника, молочной железы
- Тканей мочевого пузыря, предстательной железы, яичка
- Тканей щитовидной и паращитовидной желез, надпочечника
- Клеток спинномозговой жидкости
- Транссудатов, экссудатов, секретов и экскретов
- Соскобов и отделяемого с поверхности эрозий, ран, свищей
- Эндоскопического материала
- Препарата тонкоигольной аспирационной биопсии
-
-
- Комплексы исследований при заболевании сердечно-сосудистой системы
-
-
- Холестерин, липопротеиды высокой и низкой плотности, индекс атерогенности, триглицериды
- Ферменты: АЛТ (аланинаминотрансфераза), АСТ (аспартатаминотрансфераза), КФК (креатинфосфокиназа), ЛДГ (лактатдегидрогеназа)
- Электролиты: Калий, Натрий
- Кардиомаркеры: NT-proBNP, миоглобин, гомоцистеин, Тропонин Т
- Заболевания внутренних органов — почек, печени, поджелудочной железы и желудка
-
-
-
-
- Биохимический анализ крови (глюкоза, холестерин, белок, общий и прямой билирубин, ферменты (АЛТ, АСТ, ГГТП, амилаза, щелочная фосфатаза)
- Общий анализ крови
- Анализ мочи
- Копрограмма (анализ кала) и анализ кала на скрытую кровь
- Определение антител к Helicobacter pylori (хеликобактер)
- Коагулограмма
-
-
-
-
- Биохимические анализы: содержание белка в крови и моче, креатинина, мочевины, альбумина (исследование на микроальбуминурию), электролиты в моче (калий, кальций ионизированный, натрий)
- Общий анализ мочи с микроскопией осадка
- Для контроля функции почек, диагностики функционального и тканевого поражения почек можно выполнить пробу Реберга, геморенальное исследование, включающее совместное исследование крови и мочи, определяющее клиренс эндогенного креатинина, скорость клубочковой фильтрации.
- Комплексы исследований при нарушениях обмена веществ и гормональных отклонениях
-
-
-
- Анализ крови по оценке нарушений липидного обмена биохимический (липопроиды высокой и низкой плотности, холестерин, триглицериды).
- Первичная диагностика сахарного диабета, динамическое наблюдение за больными сахарным диабетом (глюкоза, с-пептид, гликированный гемоглобин, инсулин)
- Комплексы исследований для диагностики нарушений функции щитовидной железы — общий и свободный тироксин, трийодтироин, тиреотропный гормон (ТТГ), антитела к гормонам щитовидной железы
- Комплексы исследований для диагностики нарушений функции надпочечников — общий и свободный кортизол
- Анализы на половые гормоны тестостерон, пролактин, прогестерон, ЛГ (лютеинизирующий гормон) ФСГ (фолликулостимулирующий гормон), соматотропный гормон.
- Комплексы определения иммунного статуса и диагностики воспалительных, ревматологических и иммунологических заболеваний
- Определение иммунного статуса анализы на сывороточные иммуноглобулины A, M,G, E
- Оценка общевоспалительных реакций (клинический анализ крови с лейкоцитарной формулой, С-реактивный белок)
- Диагностика ревматологических и аутоиммунных заболеваний (системная красная волчанка, ранняя диагностика ревматоидного артрита и др.)
- Выполняются ревматоидные пробы: С-реактивный белок (CРБ), ревматоидные факторы (РФ), антистрептолизин О (АСЛО, ASLO)
- Дифференциальная диагностика различных видов анемий
-
-
-
- Проводится комплекс анализов при анемическом синдроме неустановленной этиологии.
-
-
- Диагностика лейкозов
-
- Исследования системы свертываемости крови
-
- Исследования для диагностики синдрома диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома),
- Исследование сосудисто-тромбоцитарного и коагуляционного первичного гемостаза,
- Исследование плазминовой (фибринолитической) системы.
- Анализ крови на Д-димер
-
-
-
- Оценка репродуктивной системы мужчин и женщин разных возрастов
- Для оценки функции репродуктивной системы мужчин и женщин важно выполнить исследования на уровень половых гормонов в крови.
- Для женщин – цитологическое исследования соскоба с шейки матки и цервикального канала.
- Мужчинам важно сделать спермограмму (исследование эякулята) и определить уровень белка, связывающего половые гормоны (ГСПГ, SHBG).
- Обследование женщин в менопаузе (в том числе на заместительной гормонотерапии) вместе с определением уровня гормонов (ЛГ, ФСГ, эстрадиол, ТТГ) проводится комплекс, маркеры онкологических заболеваний женской половой сферы и биохимический анализ крови.
- Мужчинам старше необходимо регулярно контролировать уровень простатспецифического антигена (ПСА, PSA) – маркера рака предстательной железы.
- Диагностика остеопороза
- Оценка репродуктивной системы мужчин и женщин разных возрастов
-
-
-
- Гепатит В
- Гепатит С
- Сифилис
-
-
-
- Описторхи
- Трихинеллы
- Токсокары
- Эхинококки
- Аскариды
-
-
-
-
- Цитомегаловирус CMV ( Ig M ; Ig G);
- Герпес HSV ( Ig M ; Ig G);
- Вирус Эпштейн-Барр EBV ( Ig M); VCA ( Ig G); EA (Ig G); NA ( Ig G);
- Вирус Васцирелла-Зостер VZV ( Ig M ; ge-Ig G; Ig G);
- Токсоплазма gondii ( Ig A ; Ig G);
- Хламидии trachomatis ( Ig A ; Ig G);
- Хламидии pneumon ( Ig A ; Ig G);
- Микоплазма pneumon ( Ig A ; Ig G);
- Микоплазма hominis ( Ig A ; Ig G);
- Уреаплазма urealyticum ( Ig A ; Ig G);
- Трихоманады hominis ( Ig A ; Ig G);
- Кандида albicans ( Ig A ; Ig G);
- Гарднерелла vaginalis ( Ig A ; Ig G);
- Гонорея neisseria ( Ig G).
- Определение причин избыточного веса
-
-
-
-
- Выполняются исследования:
-
- АФП, АЛТ, АСТ, ГГТП, Щелочная фосфатаза, ЛПВП и ЛПНП, триглицериды.
- ТТГ, Т3 общ,, Т4 своб. тиреоглобулин, инсулин, С-пептид, кортизол, глюкозотолерантный тест, холестерин.
- Женщинам — ДГЭА-сульфат, тестостерон.
- Мужчинам — ЛГ, тестостерон, андростендион, ГСПГ.
- Скрининг онкологических заболеваний, онкомаркеры
- Простатический специфический антиген (ПСА общий, свободный)
- СА-125 ( яичники )
- СА-15-3 ( молочная железа)
- СА-19-9 ( поджелудочная железа)
- АФП — альфа — фетопротеин ( печень, беременность)
- РЭА ( раково — эмбриональный антиген)
- СА-72-4 ( желудок, толстый кишечник)
- Комплекс исследований для госпитализации и оперативного лечения
-
-
-
- Общий анализ крови
- Общий анализ мочи
- Коагулограмма
- Группа крови и резус-фактор
- Биохимические анализы
- ВИЧ, сифилис, гепатит В, гепатит С.
- При необходимости – определение Kell-фактора, прямая и непрямая проба Кумбса (антиглобулиновые тесты)
- Комплекс исследований на инфекции и гельминты
-